Рак яичника или овариальный рак (от: ovarium – яичник) – разнообразная группа злокачественных новообразований женской половой системы.
В структуре онкогинекологических заболеваний рак яичников удерживает 1-е место по показателям смертности, опережая рак эндометрия и рак шейки матки вместе взятых.
Неблагоприятный прогноз связан с поздней диагностикой и отсутствием чётких отличий овариального рака от доброкачественных опухолей яичников.
Как распознать опасную болезнь на раннем этапе? Есть ли сигнальные признаки? Об этом и многом другом важном и полезном для каждой женщины — читайте в нашей статье.
- Рак яичников – что это такое?
- Код диагноза по МКБ-10.
Код по МКБ-О — расшифровка - Классификация рака яичника.
В каком возрасте встречается - Причины болезни
- Стадии распространения болезни. Скорость развития
- Первые признаки рака яичников.
Симптомы
Как болит? - Методы диагностики.
Узи-признаки злокачественной опухоли яичников - Может ли киста яичника перейти в рак?
- МРТ, ПЭТ-КТ, Лапароскопия
- Можно ли определить рак по общему анализу крови?
Анализ на онкомаркеры, СА-125, НЕ-4 - Прогноз болезни
- Лечение
Циторедукция с HIPEC - Рецидив болезни – симптомы и лечение
- Как избежать рак яичника — меры профилактики
Рак яичников – что это такое?
Яичник (левый и правый) – сложная гормон-продуцирующая половая железа, парный орган женской репродуктивной системы.
Яичники располагаются на нижнем этаже брюшной полости женщины — в области малого таза по обе стороны матки.
Подробней о строении и функциях органа читайте в обзорной статье про яичники.
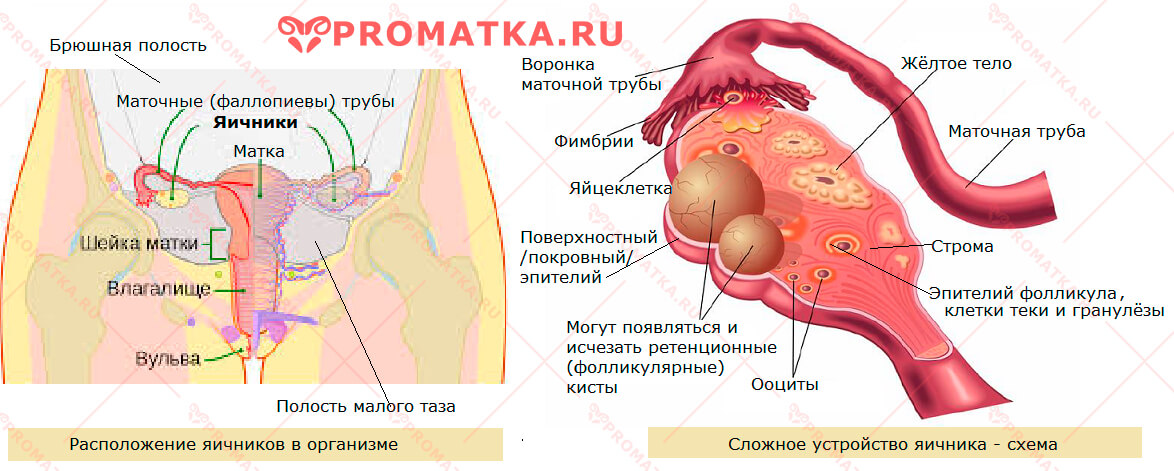
Структурное строение яичника
Клеточно-тканевой состав яичника женщины очень сложен и многообразен. В этом органе сочетаются структуры самых разных функциональных направлений и биологических свойств.
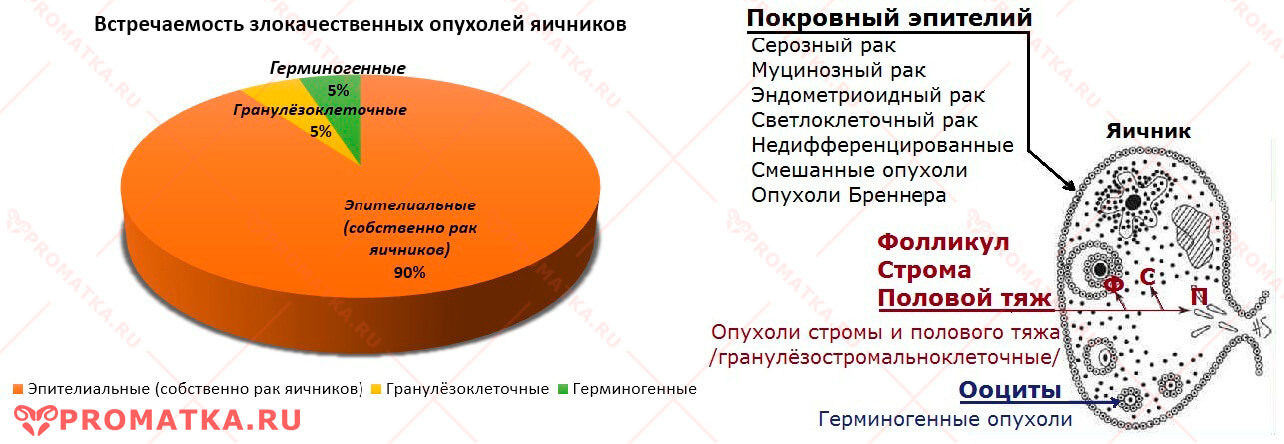
Не удивительно, что овариальные опухоли – самая разнородная по своему гистологическому строению группа новообразований. Их условно разделяют на:
- Эпителиальные – образуются из атипичных (накопивших мутации) клеток покровного эпителия яичника и бывают:
- Серозные
- Муцинозные
- Эндометриоидные
- Светлоклеточные
- Опухоли Бреннера
- Смешанные
- Неэпителиальные – исходят из любых других тканей яичника, кроме покровного эпителия. Различают:
- Опухоли стромы полового тяжа (как правило гормонально-активные):
— гранулёзоклеточные или гранулёзостромальноклеточные опухоли (продуцируют эстрогены)
— андробластомы (опухоли из клеток Сертоли и Лейдига, производят андрогены),
— гинандробластомы (андроген-активные),
— текомы (эстроген-активные),
— неклассифицированные опухоли стромы полового тяжа. - Герминогенные опухоли – развиваются из первичных зародышевых клеток, ооцитов. К злокачественным относятся:
— дисгерминомы,
— недисгерминомы (опухоль желточного мешка, эмбриональный рак, хориокарцинома, полиэмбриома, незрелая тератома, смешанная герминогенная опухоль)
- Опухоли стромы полового тяжа (как правило гормонально-активные):
- Липидноклеточные
- Гонадобластомы
- Неклассифицированные опухоли
Большинство опухолей яичника могут иметь разное течение:
- Доброкачественное
- Потенциально злокачественное (пограничные опухоли)
- Злокачественное
Рак яичников – не единая патология, а целая группа заболеваний. Под этим собирательным термином подразумевают ту или иную злокачественную опухоль яичника, различного происхождения, биологического и клинического свойства.
До 90% овариального рака приходится на долю карцином (аденокарцином) — злокачественных новообразований эпителиальной природы
Неэпителиальные злокачественные опухоли яичников встречаются редко — до 10% всех случаев.
Рак яичников разделяют на:
- Первичный – встречается крайне редко, не более, чем в 4% случаев.
К первичным злокачественным овариальным опухолям относятся:
— недифференцированная карцинома,
— дисгерминома,
— эмбриональная карцинома,
— харионэпителиома,
— незрелая тератома,
— гонандробластома. - Вторичный – наиболее частый вариант овариального рака: на его долю приходится до 80-85% всех случаев.
Здесь рак развивается на фоне озлокачествления уже существующей доброкачественной или пограничной опухоли (кистомы, цистаденомы) яичника - Метастатический – представляет до 20% злокачественных поражений органа.
Такая опухоль является отдалённым метастазом рака другой локализации: молочной железы, желудка, кишечника, лёгкого, печени, желчного пузыря и др.
Рак яичников – код по МКБ-10,
код по МКБ-О — расшифровка
Код злокачественных овариальных опухолей по МКБ-10 один:
С56 Злокачественное новообразование яичника
Более информативным является код опухолей яичников по МКБ-О (ICD-O), который отражает:
— топографию (расположение) опухоли,
— её морфологическое (гистологическое) строение
— и характер течения (доброкачественная или злокачественная).
Топографический код яичника по МКБ-О:
С56.9 Яичник
Морфологический (гистологический) код опухоли по МКБ-О выглядит так:
_ _ _ _ /_
где:
_ _ _ _ /… – первые четыре цифры — четырёхзначный цифровой индекс гистологической принадлежности опухоли
… /_ – цифра под дробью — код характера опухоли:
…/0 – доброкачественная (кистома*, вернее – цистаденома, аденома)
…/1 – пограничная опухоль неопределённой злокачественности (непонятно, как она поведёт себя дальше – как доброкачественная или как злокачественная)
…/2 – рак in situ (преинвазивный рак)
…/3 – злокачественный вариант той или иной опухоли яичников (аденокарцинома)
…/6 – злокачественная опухоль яичника вторичной локализации (метастатическая карцинома)
*кистома – устаревшее название цистаденомы (доброкачественной кистозной опухоли яичника)
Пример
Код опухоли по МКБ-О:
С56.9, 8441/0 – означает, что это доброкачественная серозная цистаденома, расположенная в яичнике
(синонимы: серозная киста яичника, серозная кистома, серозно-микрокистозная аденома, доброкачественная серозно-кистозная опухоль яичника)
Код опухоли по МКБ-О:
С56.9, 8441/3 – означает, что это серозная цистаденокарцинома яичника (серозный рак яичника)
Классификация рака яичников
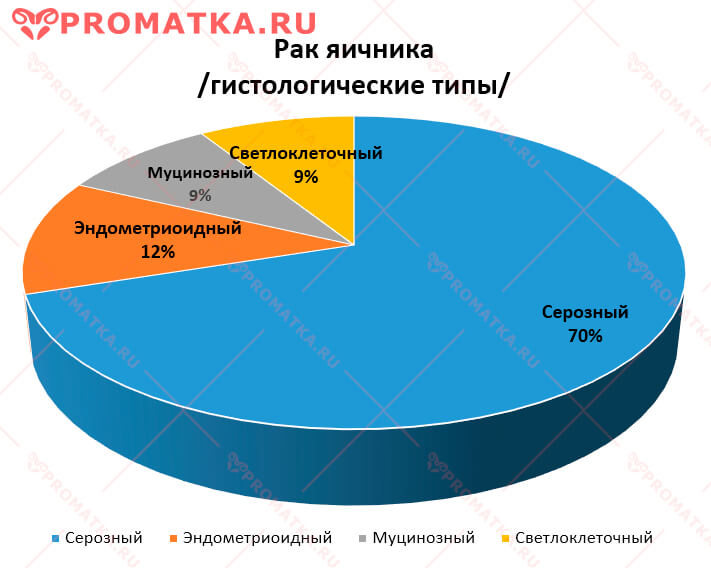
В зависимости от гистологического строения различают несколько типов овариального рака:
- Серозный – самая частая форма болезни, встречается в 70% случаев
- Эндометриоидный – эндометриоидные карциномы возникают нечасто (чуть больше 10% случаев), выявляются на ранних стадиях, обычно имеют низкий злокачественный потенциал
- Муцинозный
- Светлоклеточный
- и др.
В каком возрасте встречается рак яичников?
Те или иные доброкачественные и злокачественные новообразования яичников могут появляться у женщин и девочек любого возраста.
- У девочек, девушек и молодых женщин до 25 лет чаще диагностируются герминогенные злокачественные опухоли
- Стромальные новообразования характерны для женщин до 40-50 лет — около 7% всех злокачественных образований органа
- Эндометриоидные карциномы встречаются у женщин детородного возраста, обычно страдающих бесплодием, и считаются продуктом озлокачествления эндометриоидных кист яичника
- Эпителиальные карциномы (серозные, муцинозные, светлоклеточные и др.) — самая распространённая форма овариального рака (85-90% всех случаев болезни). Подавляющее число таких опухолей выявляется у женщин 45-75 лет
Большинство случаев овариального рака приходится на мено- и постменопаузу.
Средний возраст заболевших – 63 года.
Причины болезни
Причины образования опухолей яичника до настоящего времени изучены недостаточноЕсть несколько гипотез развития болезни:
- Нарушение работы гипоталамуса (структуры головного мозга, регулирующей нейрогормональную деятельность ЦНС)
- Усиленное влияние эстрогенов, стимулирующих патологическое разрастание и метаплазию поверхностного эпителия яичников
- Генетическая предрасположенность (для наследственных форм рака яичников)
- Атипичные изменения в клетках фимбриального отдела маточных труб (часто возникают на фоне длительного вялотекущего воспаления придатков)
- Накопление спонтанных мутаций в клетках органа
Значимые факторы риска развития рака яичников:
- Раннее начало менструаций у девочек (раннее менархе) и поздняя менопауза
- Позднее менархе и ранняя менопауза
- Отказ от родов (нереализованная репродуктивная функция)
- Бесплодие (неудачи зачатия в течение 5-ти и более лет)
- Эндометриоз (доказана взаимосвязь светлоклеточного и эндометриоидного рака яичников с этой патологией)
- Применение внутриматочных спиралей (ВМС)
- Синдром поликистозных яичников (СПКЯ, синдром Штейна-Левенталя)
- Заместительная гормональная терапия эстрогенами в постменопаузе (повышает риск развития серозного и эндометриоидного рака яичников)
- Курение (доказана связь с появлением муцинозных опухолей)
- Ожирение (индекс массы тела более 30)
- Носительство генетических мутаций ВRСA1, ВRСA2, Р53, STK11 (синдром Пейтц-Егерса), синдром Линча (наследственный неполипозный колоректальный рак), RAD51C, DICER и др.
- Случаи у кровных родственников (как по женской, так и по мужской линии) рака молочной железы, эндометрия (тела матки), яичников, почек, желудка, лёгких, толстой кишки
- Стимуляция функции яичников (овуляции)
- Рацион питания с высоким содержанием жира и «лёгких» углеводов
- Сахарный диабет 2 типа
- Хронический сальпингоофорит (для серозного рака)
- Канцерогенное воздействие асбеста на организм
- Доброкачественные образования яичников (кисты, цистаденомы)
Стадии рака яичников
| Стадия по FIGO | Стадия по TNM | Краткое описание |
| 1 (I) | T1N0M0 | Опухоль (Т) ограничена тканью одного или обоих яичников.
Поражения лимфоузлов не выявляется (N0). Отдалённых метастазов нет (М0). |
| 2 (II) | T2N0M0 | Опухоль поражает один или два яичника, маточные трубы и/или матку, обнаруживается по брюшине в пределах полости таза. |
| 3 (III) | T3N1M0 | Опухоль поражает один или два яичника, маточные трубы. Обнаруживается в брюшине, по поверхности печени, селезёнки. Есть поражение забрюшинных и паховых лимфатических узлов. Есть метастазы в большой сальник, внутри брюшины. |
| 4 (IV) | T4N1M1 | Опухоль поражает один или два яичника.
Есть опухолевое поражение лимфатических узлов за пределами брюшной полости. Есть метастазы в печень, отдалённые метастазы (М1) в другие органы брюшной полости. Обнаруживаются злокачественные клетки в плевральной жидкости. |
С 1 января 2014 года FIGO установила подстадии для каждой стадии болезни. Подробное описание подстадий будет дано в следующих статьях.
Как быстро развивается рак яичников?
Покровный эпителий яичника имеет большое сходство с эпителием маточных труб, брюшины, перикарда и плевры, а сам яичник не изолирован от брюшной полости серозной соединительнотканной оболочкой.
Это определяет агрессивные свойства овариального рака:
его быстрое прогрессирование,
имплантационное распространение по брюшине и
метастазирование по органам брюшной полости.
Переход болезни от латентной 1 стадии к тяжёлой 3-4 бывает стремительным. Опухоль может давать отдалённые метастазы и прорастать в соседние органы всего за 4-12 месяцев.
Первые признаки рака яичников
Из-за длительно скрытого течения овариальный рак называют тихим убийцей.
Локализованные, поддающиеся полному излечению стадии опухолевого процесса, как правило, никак не проявляются. Заболевшая женщина чувствует себя вполне здоровой и не обращается к врачу.
Первые признаки рака яичника могут напоминать несвязанные с гинекологией недуги, например, остеохондроз, гастрит, синдром раздражённого кишечника, цистит.
Ретроспективно, уже после установления диагноза, пациентки вспоминали, что у них периодически:
«побаливала спина»,
«тянуло» внизу живота,
«бурлил» и побаливал «весь живот».
А также:
наблюдалось учащённое или затруднённое мочеиспускание,
имелись жалобы на бесплодие,
возникали болевые ощущения во время полового акта.
Симптомы рака яичников
Симптомы рака яичников на ранней стадии отсутствуют или неочевидныНарастание явных проявлений болезни всегда связано с распространением опухоли за пределы поражённого яичника.
Клинические симптомы и жалобы, вынуждающие пациентку обратиться к врачу, говорят уже о поздних 3-4 стадиях болезни:
- Нарушения со стороны желудочно-кишечного тракта:
— тошнота
— метеоризм
— чувство переполнения или вздутия живота, быстрая насыщаемость пищей
— потеря аппетита
— запоры
— кишечная непроходимость - Нарушение мочеиспускания:
— чувство давления на мочевой пузырь,
— затруднение мочеиспускания (при сдавливании опухолью мочеиспускательного канала),
— болезненность мочеиспускания,
— ложные позывы к мочеиспусканию - Нарастающее недомогание, слабость
- Длительное повышение температуры тела 37,5-38 градусов (субфебрилитет)
- Асцит (скопление жидкости в брюшной полости)
- Характерное для асцита увеличение размеров живота (живот лягушки)
- Тупые ноющие боли внизу живота, переходящие в сильные боли в животе, пояснице
- Кровянистые выделения при раке яичников могут возникать при прорастании опухоли в матку. Или при эстроген-активных гранулёзоклеточных опухолях, которые вызывают:
— нарушение менструального цикла,
— кровомазание, ациклические маточные кровотечения, возобновление «менструации» после наступления менопаузы,
— гиперплазию эндометрия - Отёки ног
- При скоплении жидкости в плевральной полости:
— одышка
— кашель
— ощущение тяжести, сдавления в груди
Очевидно, что перечисленные симптомы не специфичны только для гинекологической патологии. Поэтому женщина с распространённым овариальным раком может обратиться не к гинекологу, а к врачу другой специализации.
Как «болит» рак яичников?
Иногда болезнь манифестирует внезапной острой, режущей болью в животе, отдающей в прямую кишку, спину. Такие боли могут быть связанны с перекрутом ножки опухоли или разрывом кистозной полости.
В других случаях рак проявляется общим недомоганием и хроническими, схваткообразными болями разной интенсивности по всей области живота, внизу живота, в пояснице.
Клинический случай
Пациентка Л., 62 года, после наступления менопаузы у гинеколога не наблюдалась.
Л. пришла к гастроэнтерологу с жалобами на боли в животе. После обследования (гастроскопия, тест на хеликобактер пилори), она прошла безуспешное лечение антибиотиками и гастропротекторами.
Нерешённые проблемы со стороны пищеварительной системы и нарастающие боли в животе вынудили Л. обратиться к другому, более опытному гастроэнтерологу.
Изучив историю болезни и тщательно осмотрев больную, врач направил её к гинекологу.
В настоящее время женщина проходит активное лечение у онкогинеколога.
Подтверждённый диагноз: серозный рак яичника, 3 стадия.
Вернуться к оглавлению
Диагностика рака яичников
Раннее выявление начальных стадий злокачественного процесса в яичнике остаётся ахиллесовой пятой в профилактике и успешном лечении этой грозной онкопатологии.
Общепринятого стандарта нехирургической диагностики болезни не существует. Поэтому локализованный овариальный рак обычно является операционной находкой.
Ранние симптомы рака яичника на его начальных стадиях могут скрываться за:
- упорным, не отвечающими на лечение воспалительным заболеванием придатков матки
- бесплодием
- нарушением менструального цикла
- подслизистыми узлами миомы матки
Гинекологический осмотр
Осмотр на кресле с двуручным ректовагинальным исследованием может выявить объёмное образование в малом тазу неясного значения.
Этот метод мало информативен для обнаружения ранних стадий первичного рака и затруднён у пациенток с лишним весом.
Можно ли определить рак яичников на УЗИ?
На первом этапе гинекологического обследования абсолютно всем пациенткам должно проводится УЗИ органов малого таза на аппарате экспертного уровня.
При обнаружении большого новообразования трансвагинальное УЗИ следует дополнять трансабдоминальным сканированием.
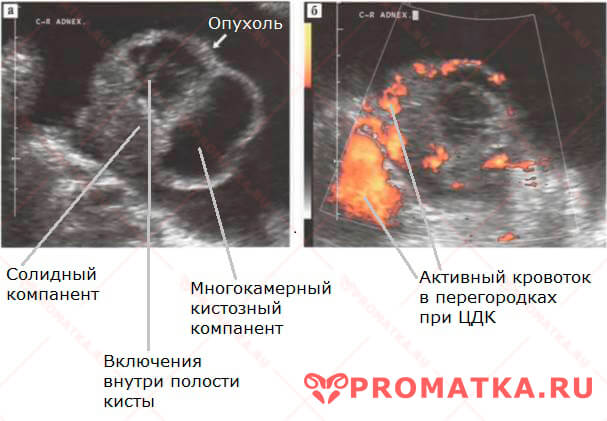
Современное УЗИ в режиме цветового и энергетического доплеровского картирования может эффективно выявлять и различать локализованные варианты рака яичника Три структурных типа опухолей яичника- Кистозная опухоль – представляет собой капсулу, выстланную опухолевыми клетками, заполненную жидким, слизистым или кровянистым содержимым
- Кистозно-солидная – образована плотной опухолевой ткань, в которой есть полость (или несколько полостей) с жидким или полужидким содержимым
- Солидная – всё новообразование состоит из плотной опухолевой ткани
Прямой зависимости размера опухоли яичника от стадии злокачественного процесса не установлено.
Узи-признаки злокачественной опухоли яичников- Размеры яичников неодинаковы (выраженная асимметрия)
- Контур увеличенного яичника частично не визуализируется
- Признаки злокачественной кистозной опухоли:
— округлое образование, границы достаточно чёткие, контуры ровные;
— структура анэхогенная, с множественными перегородками различной толщины и неравномерным утолщением - Признаки злокачественной кистозно-солидной опухоли:
— округлое образование, границы достаточно чёткие, контуры ровные;
— структура анэхогенная, чаще с перегородками, с эхогенными включениями по внутренней поверхности капсулы образования и по перегородкам;
— солидный компонент гиперэхогенной структуры, правильной/неправильной округлой формы, чёткими/нечёткими контурами - Признаки злокачественной солидной опухоли:
— образование округлой или неправильной формы;
— контуры чёткие/нечёткие, неровные;
— эхогенность образования снижена;
— внутри образования выявляются единичные анэхогенные включения округлой формы - В кистозном компоненте часто обнаруживается 4 и более солидных папиллярных разрастаний
- Опухоль содержит множество (более 5) нелинейных эхопозитивных включений с разнородной эхоструктурой
- В тканях яичника определяются зоны гиперваскуляризации, высокая васкуляризация солидного компонента и перегородок опухоли
- Кровоток новообразования при ЦДК сильно выражен:
— увеличена скорость артериального и венозного кровотока,
— высокая максимальная скорость внутриопухолевого венозного кровотока,
— снижение резистентности артериального кровотока от периферии к центру опухоли
| Предположительная стадия | УЗИ-характеристика |
| 1 | В яичнике визуализируется кистозное образование с сосочковыми разрастаниями. |
| 2 | В яичнике визуализируется кистозное образование с обширными сосочковыми разрастаниями, с нарушением целостности капсулы.
Обнаруживается небольшое количество жидкости в позадиматочном пространстве. |
| 3-4 | В области яичника визуализируется опухолевый конгломерат кистозно-солидного строения, неправильной формы, с нечёткими границами и разрастаниями по наружному контуру.
Могут определяться прорастания опухоли в матку, метастазы в большой сальник, печень. В 80-90% случаев определяется асцит. |
| Метастатический рак яичника | В одном или обоих яичниках визуализируется солидное бугристое образование небольших размеров.
Контуры чёткие, неспаянные с маткой. |
Может ли киста яичника перейти в рак?
Любые стойкие (не регрессирующие в течение 3-6 месяцев) доброкачественные кисты и цистаденомы яичника со временем могут озлокачествляться.
Простые однокамерные кисты имеют низкий злокачественный потенциал и с большей долей вероятности самостоятельно излечатся или останутся стабильно доброкачественными.
Многокамерные кистозно-солидные опухоли с пристеночными грубо-сосочковыми и папиллярными (бородавчатыми) разрастаниями в кистозную полость, всегда подозрительны в плане малигнизации и требуют самой тщательной диагностики.
Обычно вторичный рак возникает из серозных, тератоидных и псевдомуцинозных цистаденом (кистом) яичника. Муцинозные цистаденомы озлокачествляются примерно в 17% случаев.
Индекс риска малигнизации (IRM)Оценить риск озлокачествления объёмного образования яичника можно по индексу риска малигнизации ИРМ (IRM).
Чувствительность этого метода – 78%.
Для вычисления IRM нужно перемножить следующие показатели:
- Уровень онкомаркера СА-125 (по результатам анализа крови пациентки)
- УЗИ-баллы
- Менопаузальные баллы
УЗИ-признаки кистозного образования яичника (для вычисления УЗИ-баллов):
- Многокамерное
- Есть солидный компонент (папиллярные разрастания, сосочки, др.)
- Двустороннее (в обоих яичниках)
- Асцит, жидкость в позадиматочном пространстве
- Подозрение на метастазы
| Сколько есть УЗИ-признаков (из пяти выше перечисленных) | Баллы |
| Нет ни одного | 0 |
| Есть только один (любой) | 1 |
| 2-5 признаков | 3 |
Вычисление менопаузальных баллов:
| Возраст пациентки | Баллы |
| Пременопауза (от 45 лет до наступления менопаузы) | 1 |
| Постменопауза | 3 |
Формула расчёта IRM:
IRM = (УЗИ баллы) х (Менопаузальные баллы) х (СА 125)
В норме IRM ≤ 200
Повышение IRМ больше 200 – признак развития рака яичников. Следует обязательно направить пациентку к онкологу на консультацию и дообследование.
МРТ — магнитно-резонансная томография
Более точный метод в диагностике рака яичников (по сравнению с УЗИ):
- МРТ с контрастным усилением
- Диффузионная (диффузно-взвешенная) МРТ (DWI) – проводится без применения контрастных веществ и позволяет выполнить исследование даже пациенткам с нарушением функции почек или аллергией на контрастные препараты
Показание к МРТ при патологии яичников:
- Обнаруженную на УЗИ кистозную опухоль не удалось отнести ни к злокачественной, ни к доброкачественной
- Для более точного определения локализации опухолевого процесса, взаимосвязи с другими органами
- Для поиска метастазов и поражённых лимфатических узлов
- Для предоперационного стадирования опухоли
ПЭТ-КТ — позитронно-эмиссионная компьютерная томография
ПЭТ-КТ для первичной диагностики рака яичников не используют (на этом этапе метод даёт много ложноположительных результатов).
Однако ПЭТ-КТ является методом выбора для выявления рецидивов опухоли, особенно в сочетании с динамическим наблюдением онкомаркера СА-125.
Лапароскопия
Лапароскопия — современная малотравматичная (через проколы брюшной стенки) операция. Она позволяет провести углублённую диагностику, особенно ранних стадий заболевания.
Задачи диагностической лапароскопии:
- Осмотр органов малого таза и брюшины под многократным увеличением
- Биопсия — получение образца аномальной ткани (биоптата) для гистологического исследования, определения гистотипа опухоли и подтверждения диагноза
- Объективная оценка размеров опухоли и распространённости опухолевого процесса
- Забор асцитической жидкости и/или смывов с брюшины для цитологического исследования (диагностика микроскопических поражений брюшины раковыми клетками)
- Проведение эндоскопического УЗИ с прицельной тонкоигольной биопсией лимфатических узлов
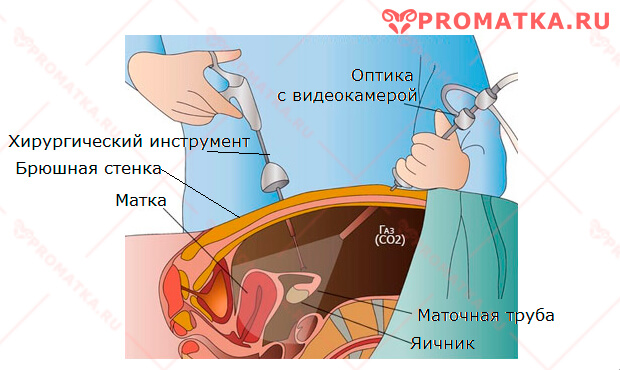
Иногда лечебно-диагностическую лапароскопию назначают для удаления вполне «безобидной» кисты яичника. Но во время операции возникают сомнения в её доброкачественности. Тогда проводится срочная экстренная биопсия, все извлечённые ткани отправляются на гистологию. Дальнейшая тактика лечения зависит от результатов гистологического исследования.
Дополнительные исследованияДля исключения рака другой локализации или выявления метастазов рака яичника пациентке проводятся дополнительные исследования:
- УЗИ органов брюшной полости
- УЗИ щитовидной железы
- УЗИ шейно-надключичных и забрюшинных областей, лимфатических узлов
- Маммография
- КТ (с внутривенным контрастированием) грудной клетки, брюшной полости
- Гастроэнтероскопия, рентген желудка
- Колоноскопия
- Цистоскопия
- и др.
Какой метод диагностики самый точный?
Материал для гистологии получают оперативно, чаще во время лапароскопии.
Можно ли определить рак яичника по общему анализу крови?
Рутинный клинический и биохимический анализ крови выполняют для оценки общего состояния организма и внутренних органов пациентки.
Показатели крови при раке могут оставаться нормальными или изменяться, как и при множестве других неонкологических заболеваний.
По одному только общему клиническому анализу крови выявить рак яичника невозможно.
Анализ на онкомаркеры, СА-125
Онкомаркеры – это особые белковые вещества — антигены или продукты жизнедеятельности аномальных, в том числе опухолевых клеток (здоровые ткани организма производят их в малых количествах или вообще не производят).
В качестве дополнительной оценки обнаруженного при УЗИ органов малого таза объёмного образования неясной природы чаще всего определяют количество маркера СА-125 в сыворотке крови.
Значение этого показателя в первичной диагностике овариального рака не стоит переоценивать. Ведь он изменяется в зависимости от дня менструального цикла, может повышаться при беременности, на фоне вполне доброкачественных гинекологических заболеваний или при раке другой локализации.

Некоторые опухоли яичников вообще не продуцируют СА-125. В таких случаях уровень онкомаркера будет оставаться нормальным даже при запущенных стадиях рака.
Наиболее чувствительным в плане выявления эпителиального рака яичника считается онкомаркер НЕ-4.
В диагностике ранних стадий овариального рака лучше «работает» парная комбинация маркеров: СА-125 и НЕ-4
| Характеристика | СА-125 | НЕ-4 |
| Норма для здоровой женщины | до 35 Ед/мл | Пременопауза:
— до 70 пмоль/л Постменопауза: — до 140 пмоль/л |
| Ранние стадии эпителиального рака яичников | Повышен только в 50% случаев | Повышен в
80-90% случаев |
| Рак другой локализации | Бывает повышен | Бывает повышен |
| Эндометриоз | Повышен | Норма |
| Воспалительные заболевания половой сферы | Повышен | Норма |
| Доброкачественная киста, кистома яичника | Чаще повышен | Чаще норма |
| Онкомаркер | При каких опухолях яичника может повышаться? |
| СА-19-9 | Муцинозные |
| β-ХГЧ | Герминогенные |
| АФП (α-фетопротеин) | Герминогенные |
| Ингибин-В | Гранулёзоклеточные Стромальные |
Диагноз рака яичника устанавливается только на основании гистологического исследования, а не по уровню онкомаркера (каким бы высоким тот ни был).
Вернуться к оглавлениюУ вас нашли рак яичников — какой прогноз?
Критерии оценки прогноза и выбора тактики лечения при раке яичника:
- Стадия рака
- Степень дифференцировки опухоли
- Тип карциномы/аденокарциномы (опухоль 1-го или 2-го типа)
- 1 стадия – в случае радикального удаления опухоли возможно выздоровление. Пятилетняя выживаемость 85-60%
- 2 стадия – пятилетняя выживаемость 50%
- 3-4 стадия – полное излечение невозможно (рак становится хроническим заболеванием). Задача лечения – поддержание максимально длительной ремиссии. Пятилетняя выживаемость 15-5%
- Пограничная опухоль (GВ) – низкозлокачественная, прогноз благоприятный
- Высокодифференцированная (G1) – низко злокачественная, прогноз хороший
- Умеренно дифференцированная (G2) – умеренно злокачественная, неясный прогноз
- Низкодифференцированная (G3) — высокая степень злокачественности, неблагоприятный прогноз
- Недифференцированная, апластическая (G4) — агрессивная, тяжёлый прогноз
| Тип карциномы яичника | Тип рака яичника | Описание Прогноз |
| 1 тип
Low-Grade | Серозный LG Муцинозный Эндометриоидный LG Светлоклеточный |
Низкоагрессивный.
Долго протекает бессимптомно. Чаще выявляется на ранних стадиях. Развивается из доброкачественных и пограничных опухолей яичников (серозных или муцинозных кистом, эндометриоидных кист). Прогноз при адекватном лечении благоприятный. |
| 2 тип
High-Grade | Серозный НG
Эндометриоидный НG Недифференцированный Карциносаркома | Высокоагрессивный.
Чаще всего выявляется на поздних стадиях. Причины развития не вполне ясны. Характерны наследственные мутации BRCA1/2, TP53 Прогноз неблагоприятный. |
Лечение рака яичников
Для лечения болезни применяют сочетание хирургической операции и химиотерапии («химия» проводится практически во всех случаях, даже после радикальной операции).
Можно ли вылечить рак яичников без операции?
Нет, нельзя.
Даже если первичное состояние больной очень плохое и операцию делать опасно, ей сначала проводят несколько курсов химиотерапии. А затем, после улучшения показателей здоровья, стремятся к хирургическому удалению максимально возможного объёма опухолевой ткани.
Виды операций при раке яичника
Объём хирургического лечения овариальных опухолей для каждого случая болезни индивидуален.
Все операции можно условно поделить на две группы:
- Сохраняющие (щадящие) – с сохранением детородной функции
- Циторедуктивные
Сохраняющие операции
В исключительных случаях у молодых больных со злокачественной или пограничной овариальной опухолью хирургическая тактика направляется на сохранение детородной функции.
Обязательные условия, для щадящей операции:
- 1А стадия болезни
- Исключена патология эндометрия (по результатам диагностического выскабливания матки или пайпель-биопсии эндометрия)
- Высокодифференцированная опухоль (G1)
- Нерожавшая пациентка молодого возраста, заинтересована в сохранении фертильности
- После щадящего лечения реально проводить тщательное диспансерное наблюдение
Стандартный объём сохраняющей операции:
- Односторонняя аднексэктомия – удаление поражённого яичника вместе с маточной трубой
- Резекция (биопсия) второго яичника
- Оментэктомия – частичное или полное удаление большого сальника
Циторедуктивные операции
Что такое циторедукция?
Это большая полостная операция. Проводится путём лапаротомии, т.е. для доступа к брюшной полости делают разрез передней брюшной стенки скальпелем.
Цели циторедуктивной операции:
- Хирургическое удаление максимально возможного объёма первичной злокачественной опухоли и её метастазов
- Окончательное стадирование заболевания
Стандартный объём циторедукции при раке яичника (проводится в обязательном порядке вне зависимости от стадии заболевания):
- Экстирпация матки с придатками – полное удаление матки с двусторонним удалением яичников и маточных труб
плюс - Оментэктомия – полное удаление большого сальника
После выполнения стандартного оперативного объёма делают тщательную ревизию брюшной полости:
— Берут смывы (мазки) с брюшины или образцы асцитической жидкости для цитологического исследования.
— Все участки тонкой и толстой кишки, купола диафрагмы, брыжейки, брюшины, мочевого пузыря, других отделов и органов брюшной полости осматривают. Подозрительные области подвергают биопсии.
— При обнаружении метастазов в лимфоузлах, проводят их удаление.
— Инвазированные опухолью участки кишечника, других структур и органов брюшной полости по возможности удаляются.
— В случае муцинозного рака удаляют аппендикс (при малейших признаках его поражения).
Степень радикальности циторедуктивной операции:
- Полная циторедукция – во время операции извлечены все видимые участки опухоли
- Оптимальная – объём остаточной (не иссечённой) опухоли не превышает 1 см
- Субоптимальная – размеры остаточной опухолевой ткани 1-2 см
- Неоптимальная – остаточная опухоль более 2 см
Наиболее ощутимую пользу в лечении рака яичников приносит именно полная циторедукция. Эта сложная радикальная операция может длиться до 12 часов.
Для увеличения шансов полного удаления распространённой опухоли некоторым пациенткам с тяжёлыми 3С-4 стадиями рака сначала назначают несколько (2-3) курсов неоадъювантной химиотерапии.
Задачи предоперационной «химии» — уменьшить размер опухоли, привести к частичной гибели опухолевых клеток, увеличить шанс выполнения полной циторедукции.
После проведения циторедуктивной операции проводят адъювантную химиотерапию, направленную на уничтожение отдельных, распространённых по организму раковых клеток и невидимых глазу микрометастазов опухоли.
Вернуться к оглавлениюМедикаментозное лечение при раке яичников — обязательна ли химиотерапия?
Химиотерапия после полной циторедуктивной операции в отдельных случаях может не проводиться при условии:
- 1А стадия рака
- 1В стадия высокодифференцированного рака (G1) несветлоклеточного гистотипа
Всем больным раком яичника, начиная с 1С стадии, в обязательном порядке проводится 6 курсов лечебной послеоперационной платиносодержащей химиотерапии.
Оптимальная комбинация внутривенной химиотерапии 1 (первой) линии:
Производное платины + Таксаны
На пример:
- Карбоплатин + Паклитаксел
- Цисплатин + Паклитаксел
- Цисплатин + Доцетаксел
- Карбоплатин + Паклитаксел
Прежняя комбинация «Производное платины + Циклофасфан» для 1 линии химиотерапии при раке яичников не рекомендуется из-за более низкой клинической эффективности.
Для лечения 3-4 стадий в схему внутривенной химиотерапии добавляют таргетный препарат Бевацизумаб.
Внутрибрюшинная химиотерапияВ случаях неполной (оптимальной или субоптимальной) циторедукции химиотерапевтические средства могут вводится непосредственно в брюшную полость пациентки.
Преимущества метода:
- Концентрация противоопухолевого лекарства в брюшной полости при интраперитонеальном введении в 17 раз выше, чем при внутривенном
- Достигается непосредственный контакт остаточной опухоли с цитотоксическим средством (лекарство проникает прямо в опухоль на глубину нескольких миллиметров)
Недостаток метода:
- Высокий уровень токсичности и связанные с этим выраженные желудочно-кишечные и неврологические побочные эффекты, болевой синдром, нарушение кроветворения
«Горячая химиотерапия» HIPEC является «улучшающей добавкой» к неполной циторедуктивной операции.
Циторедукция в сочетании с HIPEC – очень сложная, рискованная и продолжительная (от 3 до 16 часов) процедура. Но порой это единственный способ продлить и улучшить качество жизни пациентки с поздним раком яичника.
Суть метода:
Сразу же после циторедукции (пациентка всё ещё находится в операционной, под общим наркозом) брюшную полость с неоперабельными очагами опухоли временно закрывают, заполняют разогретым до 39-42 градусов раствором противоопухолевого средства и длительно (до 1,5 часов) «промывают» при помощи высокотехнологичной аппаратуры.
Затем химио-раствор откачивают и окончательно завершают операцию.
Как делают интраоперационную «горячую химию» отлично показано в видеоролике:
Преимущества HIPEC:
- Непосредственная обработка остаточной опухоли высокими дозами цитостатика
- Улучшение эффективности действия лекарства за счёт повышения «захвата» горячего химиопрепарата клетками опухоли
- Значительный рост 5-летней безрецидивной выживаемости, особенно у пациенток с 3 стадией рака (хороший прогноз увеличивается до 60%)
Недостатки метода:
- Ограничен размером узлов (метод рекомендован при остаточных опухолях не более 5 мм)
- Не все химиопрепараты пригодны для использования в высоких температурах
- Требует специального оборудования и соответствующей квалификации медицинского персонала
Гипертермическая внутрибрюшинная химиотерапия обязательно дополняется последующей адъювантной «химией» 1 линии.
Оценка эффективности первой линии химиотерапииОпределяется по уровню онкомаркера СА-125 в крови пациентки:
- Полный ответ на лечение: СА-125 снизился до нормальных значений
- Частичный ответ: уровень СА-125 уменьшился на 50% по сравнению с его показателем до лечения и удерживается на этих значениях 28 и более дней
При частичном ответе продолжают поддерживающую химиотерапию одним из неплатиновых препаратов.
После завершения лечения женщина находится под пристальным вниманием врачей.
Режим диспансерного наблюдения после лечения1 раз в три месяца в течение первых 2-х лет. Исследования:
- Анализ крови на СА-125
- Осмотр гинекологом
- УЗИ органов малого таза и брюшной полости
1 раз в 4 месяца в течение 3-го года наблюдения (исследования те же).
1 раз в 6 месяцев в последующие годы (исследования те же).
Вернуться к оглавлениюРецидив рака яичников – симптомы и лечение
Злокачественные опухоли яичника коварны и упрямы. Даже после успешного лечения в 70% случаев болезнь возвращается в течение первых 3-х лет.
Признаки «маркерного рецидива» опухоли:
- Для пациенток с полным ответом на прошлую химиотерапию: увеличение онкомаркера СА-125 в 2 и более раза выше нормального, в двух и более анализах, взятых с интервалом более недели
- Для пациенток с частичным ответом на прошлую химиотерапию: увеличение онкомаркера СА-125 в 2 и более раза от «лично установленного» наименьшего уровня, в двух и более анализах, взятых с интервалом более недели
Один только подъём онкомаркера СА-125 (других признаков рецидива не обнаружено, самочувствие пациентки стабильно) НЕ является основанием для возобновления лечения. По изменению онкомаркера оценивают эффективность предыдущего лечения и длительность «бесплатинового» интервала.
Клинические симптомы рецидива рака яичников
- Возвращение слабости, общего недомогания
- Появление ранней насыщаемости во время еды
- Боли в животе различного характера (схваткообразные, др.)
- Задержка газов в кишечнике, ассиметричное вздутие
- Затруднение дефекации, запор
- Рвота
- Увеличение объёма живота (при асците)
- Затруднение дыхания, одышка (при плевральном выпоте)
Поиск возможной прогрессии опухолевого роста начинают при:
— «маркерном рецидиве»;
— появлении любого из вышеперечисленных признаков, жалоб;
— подозрительных находках на УЗИ.
Для визуализации рецидивной опухоли используют:
- КТ или МРТ с контрастированием
- Диффузионную МРТ
- ПЭТ-КТ
Показания к очередному лечению:
- Визуальное обнаружение новых (рецидивных) узлов опухоли на КТ или МРТ
- Рост остаточных опухолевых очагов
- Ухудшение самочувствия пациентки, появление жалоб и клинических симптомов, объективно связанных с возобновлением опухолевого роста
Выбор оптимального лечения вернувшегося злокачественного процесса для каждой пациентки индивидуален и зависит от многих факторов:
— от длительности «бесплатинового» интервала,
— от клинической ситуации,
— от характера и объёма предыдущего лечения,
— и др.
Если болезнь вернулась через 12 и более месяцев с момента окончания предыдущего лечения («бесплатиновый» интервал больше 12 месяцев), то возможной схемой будет:
- Вторичная циторедуктивная операция (в случае операбельной опухоли)
- Послеоперационная комбинированная химиотерапия: Карбоплатин + Паклитаксел (или Гемцитабин) + Бевацизумаб
Если болезнь вернулась раньше («бесплатиновый» интервал больше 6, но меньше 12 месяцев), то назначают комбинированную химиотерапию препаратом платины с другим, ранее не применявшимся цитостатиком.
Если рецидив опухоли наступил в течение первого полугода с окончания прошлого лечения («бесплатиновый» интервал меньше 6 месяцев), то пациентке делают монохимиотерапию без производных платины и симптоматическое паллиативное лечение.
Обязательна ли лучевая терапия при раке яичников?
Эффективность лучевой терапии при овариальном раке невысока.
Поэтому паллиативное дистанционное облучение на растущие очаги опухоли применяют в случаях безрезультативности многих линий химиотерапии.
Народные средства — стоит ли пробовать?
Очевидно, что вылечить супер-агрессивную злокачественную болезнь при помощи одних лишь народных снадобий невозможно.
Вернуться к оглавлениюПрофилактика рака яичников
Действенных методов профилактики овариального рака не разработано.
Меры по снижению рисков развития заболевания:
- Ежегодный диспансерный осмотр у гинеколога в комплексе с УЗИ органов малого таза и анализом крови на онкомаркеры СА-125 + НЕ-4
- Своевременное выявление и хирургическое удаление доброкачественных и пограничных опухолей яичника
Факторы, уменьшающие риск рака яичников:
- Приём КОК
- Многодетность
- Перевязка маточных труб (трубная стерилизация)
- Двустороннее удаление маточных труб
- Двустороннее удаление яичников и маточных труб
- Перенесённое ранее удаление матки (гистерэктомия)
Профилактика наследственного рака яичников
Для выявления носительства генных мутаций, располагающих к развитию наследственного рака яичника, проводится генетическое исследование.
- Для носительниц мутации в гене BRCA1 рекомендовано профилактическое двустороннее удаление яичников и маточных труб в возрасте 35-40
- Для носительниц мутации в гене BRCA2 — профилактическое двустороннее удаление яичников и маточных труб в возрасте 40-45 лет
- Для носительниц мутаций в генах Р53, STK11, RAD51C и генов репарации ДНК (синдром Линча) профилактическое двустороннее удаление яичников и маточных труб рекомендовано после завершения детородного плана
Если пациентка отказывается от упреждающей операции, то альтернативным методом профилактики овариального рака для неё может быть длительный приём комбинированных оральных контрацептивов.

Комментариев пока нет, но вы можете стать первым