Дисплазия шейки матки 3 степени – это выраженное предопухолевое изменение слизистой шейки матки.
Третья степень дисплазии – предрак шейки матки, завершающая ступень формирования злокачественного процесса. Очевидно, что такая патология требует радикального лечения.
Как обнаружить болезнь? Можно ли вылечить полностью? Читайте об этом в текущей статье.
- Дисплазия шейки матки 3 степени — это рак?
- Код по МКБ-10
- Причины перехода умеренной дисплазии в тяжёлую
- Прогноз тяжёлой дисплазии. Какой врач лечит?
- Симптомы болезни
- Методы диагностики
- Лечение
- Хирургические методы лечения. Конизация
- Ампутация шейки матки
- Фотодинамическая терапия — ФДТ
- Медикаментозное лечение
- Могут ли помочь народные средства?
- Тяжёлая дисплазия и беременность
- Беременность после лечения CIN 3

Дисплазия шейки матки 3 степени — это рак?
Цервикальная дисплазия (плоскоклеточное интраэпителиальное поражение шейки матки) – это патологический процесс, предшествующий раку РШМ.
Болезнь развивается на фоне атипической трансформации (опухолевого перерождения) резервных ростковых и базальных клеток эпителия слизистой шейки матки.
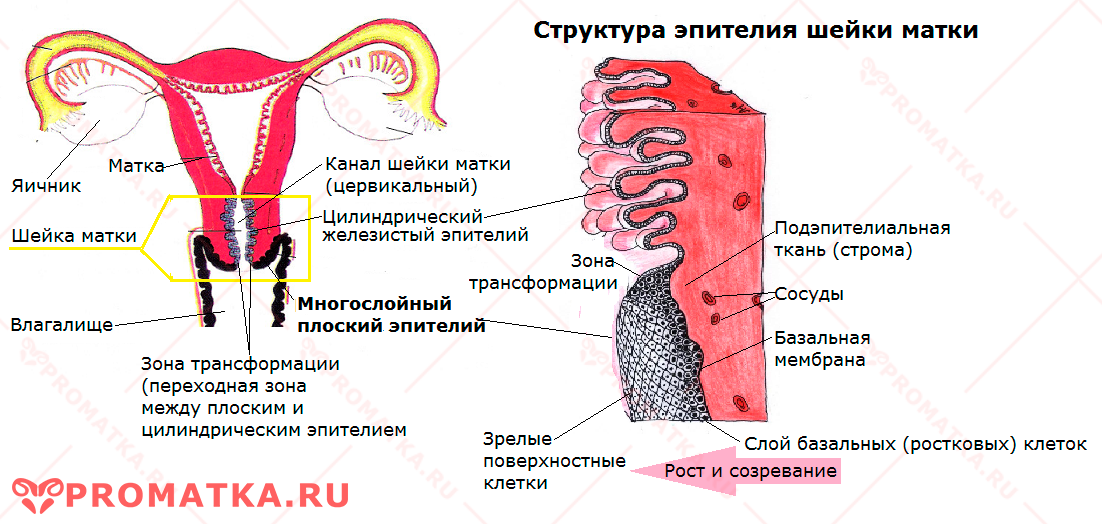
Атипичные базальные клетки теряют способность к созреванию, дифференцировке и упорядоченному росту. Структура поражённого эпителия разрушается. Слизистая утрачивает свои физиологические функции и вовлекается в опухолевый процесс.
На ранних этапах дисплазия включает не больше нижней половины эпителиального пласта. Клеточная атипия носит лёгкий (CIN 1) или умеренный (CIN 2) обратимый характер.
На третьем этапе (CIN 3) анаплазия захватывает практически всю толщу слизистой.
Опухолевая трансформация атипичных клеток принимает злокачественный характер. Они размножаются так быстро, что окончательно «выталкивают» собой здоровые.
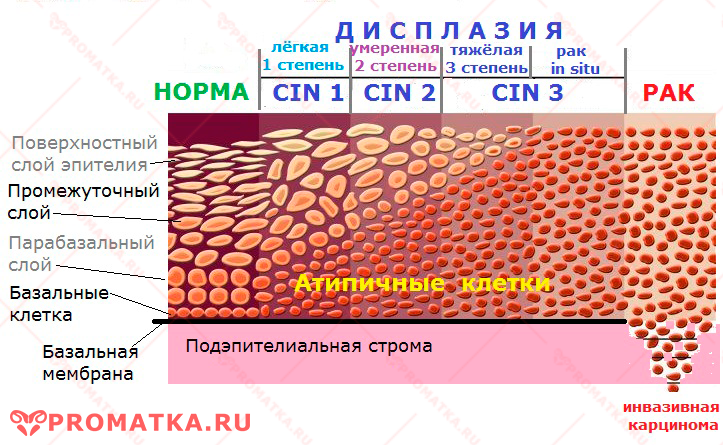
Третья, она же тяжёлая степень дисплазии трудноотличима от преинвазивного рака шейки матки car in situ. Она представляет собой промежуточное звено между предраком и истинным цервикальным раком.
В современной классификации тяжёлую дисплазию объединяют с внутриэпителиальным или преинвазивным раком «на месте» (рак in situ, carcinoma in situ) и обозначают CIN 3.
От настоящего инвазивного рака дисплазию CIN 3 «отделяет» лишь целостность базальной мембраны. Как только скорость размножения (пролиферация) озлокачествленных клеток превысит скорость их естественной гибели, они разрушат этот тонкий барьер.
Врастая в соседние ткани, проникая в кровеносные сосуды, метастазируя в лимфатические узлы, раковый процесс охватит своими «щупальцами» весь организм.
Одни авторы не согласны с отождествлением дисплазии третьей степени с раком in situ. По их мнению, тяжёлая дисплазии – это всё-таки предрак. А рак «на месте» — уже рак 0 стадии (TisN0М0), но без признаков инвазии.
Другие считают логичным объединить оба этих этапа опухолевого процесса в единый класс CIN 3.
Ведь на фоне тяжёлой дисплазии гистологически часто выявляются очаги рака in situ, а иногда и локусы инвазивного роста (микроинвазивного РШМ
стадии Т1а). К тому же по краям участков рака in situ обнаруживаются зоны дисплазии различной степени выраженности (от тяжёлой до лёгкой и умеренной).
Читать подробнее: Рак шейки матки 1 (первой) стадии – прогноз, лечение и симптомы
Дисплазия ШМ 3 степени — код по МКБ-10
N87.2 Тяжёлая дисплазия шейки матки, неклассифицированная в других рубриках.
Цервикальная интраэпителиальная неоплазия тяжелой степени (CIN3) без других указаний
D06 Карцинома in situ шейки матки.
Цервикальная интраэпителиальная неоплазия (CIN) 3 степени с упоминанием о резко выраженной дисплазии
Причины перехода умеренной дисплазии в третью степень
- Длительная персистенция папилломавирусной инфекции (в особенности высоко-онкогенных типов ВПЧ 16, 18, 45, 31, 33) в эпителии шейки матки
- Накопление мутаций (поломок генома), углубляющих атипичные изменения в клетках
- Сопутствующие урогенитальные инфекции, в том числе ИППП (хламидии, трихомонады, вирус герпеса 2 типа, др.), бактериальный вагиноз (уреаплазмоз, гарднереллёз, др.), цервицит. Хроническое воспаление делает слизистую уязвимой для ВПЧ, способствует снижению иммунитета, накоплению «поломок» в хромосомных ДНК
- Устойчивое снижение местной иммунной защиты
- Недостаток влияния гормонов-эстрогенов на слизистую
- Табакокурение
Способность онкогенных типов вируса папилломы (ВПЧ 16, 18 и др.) вызывать опухолевую трансформацию клеток шеечной оболочки научно доказана.
Основной путь передачи ВПЧ – половой. Попав во влагалищную среду, вирус инфицирует только незрелые, активно размножающиеся (резервные ростковые и базальные) клетки.
Он «добирается» до глубокого базального слоя через повреждения на слизистой. «Легкой добычей» для ВПЧ становятся ростковые и метаплазированные клетки зоны трансформации (ЗТ) – они лежат буквально на поверхности тонкого переходного эпителия. Вот почему большинство дисплазий берёт начало в переходной зоне (ЗТ), в местах эктопии (ложной эрозии) и воспаления (истинной эрозии).
Многолетняя персистенция вируса способствует интеграции (встраиванию) вирусной ДНК в геном заражённой клетки. Это и приводит к постепенному развитию злокачественной атипии.
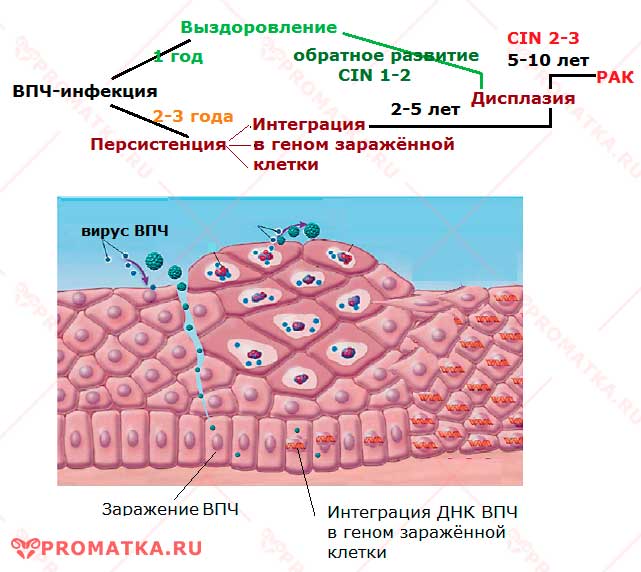
Прогноз дисплазии шейки матки третьей степени
Тяжёлая дисплазия CIN3 – позднее предраковое состояние со значительным риском перерождения в рак шейки маткиПредсказать «точную судьбу» дисплазии невозможно — процесс окончательного формирования раковой клетки очень сложен и не до конца изучен.
Объективным маркером активности опухолевого процесса является обнаружение в тканях с дисплазией онкобелка р16ink4a.
Принято считать, что без адекватного лечения р16-позитивная дисплазия в течение нескольких лет неизбежно прогрессирует до инвазивного РШМ.
Что делать при дисплазии третьей степени?
Для лечения тяжёлой цервикальной дисплазии следует обратиться к онкологу-гинекологу.
Симптомы тяжёлой дисплазии
Предраковое состояние слизистой ШМ может сопровождаться:
- Хроническим воспалением с аномальными выделениями
- Контактными кровянистыми выделениями
- Неприятными ощущениями при половом акте
- Дискомфортом в интимной зоне
Но такие же симптомы появляются при многих других гинекологических заболеваниях, в том числе инфекционно-воспалительных и доброкачественных фоновых процессах шейки матки.
Поэтому при любых признаках нездоровья половой сферы надо срочно обращаться к врачу и выяснять их причину.
Часто тяжёлая цервикальная дисплазия протекает бессимптомно на фоне кажущегося здоровья. Вот почему все женщины должны проходить плановое диспансерное обследование у гинеколога не реже 1 раза в год.
Вернуться к оглавлениюДиагностика дисплазии третьей степени
Дисплазия – болезнь клеток шейки матки. Заметить такую микро-патологию во время обычного гинекологического осмотра удаётся не всегда.
Аномальный апластический участок на поверхности шейки матки может представляться эрозией, сочетаться с полипом или кондиломой. В ряде случаев атипичная ткань выглядит вполне здоровой.
Выявить болезнь помогают специальные, хорошо изученные инструментально-лабораторные методики.
Цитология
Первый этап выявления предрака шейки матки – взятие мазка-соскоба с наружной шеечной поверхности и стенок цервикального канала для последующего изучения собранных клеток под микроскопом (ПАП-тест, мазок на цитологию, мазок на онкоцитологию).
Главная задача цитологии
Обнаружить атипичные (отличные по своему строению от нормальных) клетки с характерными признаками опухолевой трансформации.
Наиболее точный диагностический результат даёт метод жидкостной цитологии.

Клеточный материал для жидкостной цитологии собирают с помощью стандартной щётки Цервикс браш.
Образец должен содержать все три вида клеток шейки матки: многослойного плоского, цилиндрического и переходного эпителия зоны трансформации.
Весь собранный биоматериал погружается в контейнер с транспортной жидкостью, закрывается герметичной крышкой и доставляется в цитологическую лабораторию.
Из одного такого образца можно приготовить большое количество цитологических препаратов для проведения ПАП-теста и дополнительных сложных исследований: иммуноцитохимических, молекулярных (ПЦР) и других методик.
Расшифровка результатов онкоцитологии по классификации Bethesda System (TBS)| Обозначение | Расшифровка | Предварительный диагноз |
| NILM | Отсутствие интраэпителиального поражения или злокачественности | Цитограмма в пределах нормы |
| КА | Койлоцитическая атипия (койлоцитоз) | Эписомальная ВПЧ-инфекция |
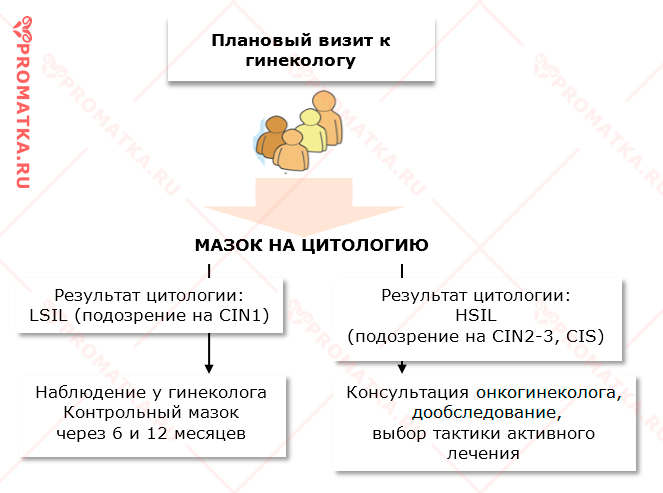
| ASC-US | Клетки плоского эпителия с атипией неясного значения | Найденные изменения клеток трудно разграничить между реактивными воспалительными изменениями эпителия и дисплазией |
| ASC-Н | Клетки плоского эпителия с атипией неясного значения, не исключающие H-SIL | Обнаружены атипичные клетки, трактовка которых затруднена.
Не исключена дисплазия |
| L-SIL | Плоскоклеточное интраэпителиальное поражение низкой степени | Признак папилломавирусной инфекции.
Найденные атипичные изменения, возможно, соответствуют слабой дисплазии 1 степени (CIN 1) |
| H-SIL | Плоскоклеточное интраэпителиальное поражение высокой степени | Найденные атипичные изменения клеткок соответствуют умеренной или тяжелой дисплазии 3 степени (CIN 2-3) |
| CIS | Карцинома in sity | Подозрение на внутриэпителиальный плоскоклеточный рак in sity (CIN 3) |
| AGC favor neoplastic | Атипичные железистые клетки (похожие на неопластичные) | Подозрение на атипичную железистую гиперплазию (дисплазию цилиндрического эпителия) |
| AIS | Аденокарцинома in sity | Подозрение на железистый рак in sity |
| СА | Squamous cell carcinoma | Подозрение на плоскоклеточную карциному (инвазивный плоскоклеточный РШМ) |
| Adenocarcinoma | Adenocarcinoma | Подозрение на аденокарциному (инвазивный железистый РШМ) |
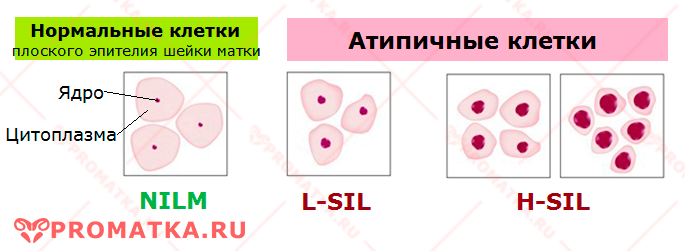
| Класс мазка | Что означает? | Обозначение степени атипии клеток по TBS |
| 1 класс | Норма | NILM |
| 2 класс | Обнаружены реактивные изменения в клетках. Вероятней всего они связаны с воспалением | NILM2
ASC-US AGC-US ASC-Н |
| 3 класс | Обнаружены единичные клетки со слабо выраженными признаками атипии | L-SIL
ASC-Н AGC-US |
| 4 класс | Обнаружены атипичные клетки с выраженными признаками опухолевого перерождения | Н-SIL
AGC favor neoplastic AIS CIS |
| 5 класс | Обнаружены атипичные клетки с явными признаками злокачественности (типичные раковые клетки) | СА
Adenocarcinoma |
ПЦР-диагностика
Если цитология показала в мазке атипичные клетки (ASC-US, ASC-H, SIL) то биоматериал исследуют на ДНК ВПЧ онкогенного типа методом ПЦР, ПЦР-НВ (RT-PCR) или методом гибридного захвата (Digene-тетс).
При выявлении воспалительных явлений (2 класс мазка) или слабовыраженной атипии неясного значения (ASC-US, AGC-US) биоматериал, доставленный на жидкостную цитологию, исследуют дополнительно.
Проводятся:
- ПЦР на ИППП
- Тестирование на ДНК ВПЧ онкогенного типа методом ПЦР, ПЦР-НВ (RT-PCR) или методом гибридного захвата (Digene-тест)
- ПЦР на вирус герпеса 2 типа HSV-2 (вирус генитального герпеса в 5-10% случаев бывает самостоятельной причиной развития дисплазии, не связанной с ВПЧ-инфекцией)
Обнаружение в биоматериале даже большого количества ДНК ВПЧ трудно истолковать однозначно. Об этом подробно читайте в пункте Вся правда о ВПЧ-тестировании статьи: Дисплазия шейки матки 1 (первой) степени – страшно ли это, прогнозы, как лечить
Иммуноцитохимия
Для оценки тяжести предполагаемой ВПЧ-ассоциированной дисплазии (H-SIL) образец, собранный для жидкостной цитологической пробы, дополнительно проверяют на присутствие в нём онкобелка р16(ink4a).
Положительный результат на р16 – явный признак интеграции вирусной ДНК в геном эпителиальных клеток и активации опухолевого перерождения тканей (дисплазия 3 степени, преинвазивный или микроинвазивный РШМ 1а стадия).
Кольпоскопия
Очевидно, что ВПЧ-тестирование и цитологическое исследование шеечных мазков не являются достаточными методом диагностики предрака.
«Плохой» ПАП-тест – показание к проведению расширенной кольпоскопии.
Напомним, что невооружённым глазом дисплазию не разглядеть или трудно отличить от доброкачественных цервикальных поражений.
Кольпоскопия позволяет изучить влагалищную поверхность шейки матки под сильным (15-40 и более раз) увеличением. Процедуру делают при помощи современной оптики (бинокулярный микроскоп), осветительной и цифровой техники (видео-, теле-кольпоскопия) с проведением ряда тестов.
Задачи кольпоскопии
- Оценить состояния эпителия слизистой оболочки шейки матки, влагалища, вульвы
- Определить расположение переходной зоны трансформации ЗТ (от этого зависит объём будущего хирургического лечения):
— ЗТ 1 – переходная зона хорошо видна и целиком расположена на влагалищной поверхности шейки матки;
— ЗТ 2-3 – переходная зона невидна, потому что частично или полностью смещена в цервикальный канал. - Выявить локализацию и точные границы очага поражения (тест с уксусной кислотой, проба Шиллера)
- Отличить доброкачественные поражения (полип, воспаление, эктопию, эктропион, деформацию) от атипичных (ВПЧ-поражений, дисплазии, изменений, характерных для инвазивного рака ШМ)
- Осуществить прицельную или расширенную биопсию из аномальных зон, выскабливание цервикального канала (по показаниям)
Базовым тестом расширенной кольпоскопии, позволяющим отследить характерный ответ атипичной ткани на воздействие того или иного медицинского средства, является проба с 3% уксусной кислотой.
Что показывает тест с уксусной кислотой?Ацетобелый эпителий
Обработка поверхности шейки матки уксусом вызывает побеление (ацетобелый эффект) участка аномального (больного) эпителия.
Ацетобелый эпителий (АБЭ) является признаком:
- ВПЧ-инфекции
- Воспаления
- Дисплазии
- Рака
АБЭ обозначает границы поражённого участка слизистой, но не говорит о причине поражения. Установить точный диагноз может только биопсия аномальной зоны с последующей гистологией.
Пунктуация и мозаика
Так называют красные сосудистые точки и многоугольные капиллярные нити, проявляющиеся на ацетобелом эпителии.
Атипические сосуды
Сильно извитые (шпилькообразные, в виде запятых и петель), не исчезающие после обработки шейки уксусной кислотой – важный признак тяжёлых поражений (CIN 3 или инвазивный рак).
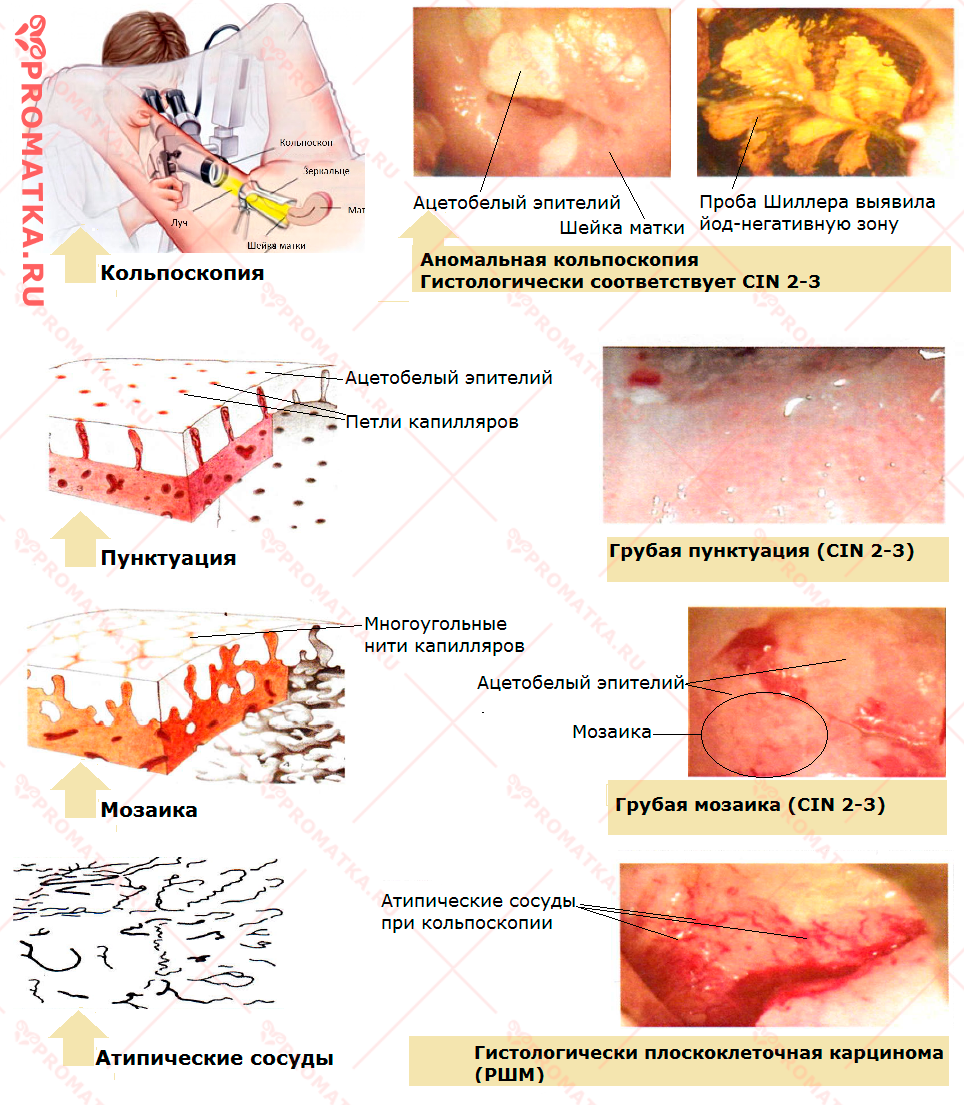
Второй по значимости тест расширенной кольпоскопии – обработка шейки матки водным раствором йода (Люголем). При этом:
- Здоровая ткань окрашивается в тёмно-коричневый цвет
- Изменённая или переходная ткань зоны трансформации, эктопии остаётся светлой (не прокрашивается йодом)
- Участки тяжёлых и выраженных эпителиальных поражений приобретают ярко-жёлтый цвет
Биопсия
Биопсия – хирургический забор образца ткани с аномального участка шейки матки для последующей гистологии.
Точный диагноз цервикальной дисплазии CIN можно ставить только на основании гистологического исследования серийно-ступенчатых срезов тканей, полученных при биопсии или лечебно-диагностической конизации шейки матки.
Очень подробно о видах биопсии читайте здесь: Биопсия шейки матки — как делают и что показывает, подготовка и ход операции
Лечение дисплазии шейки матки 3-й степени
По рекомендациям ВОЗ дисплазия CIN 3 подлежит немедленному активному лечению.
На практике вопрос о срочности и объёме хирургического вмешательства во многом зависит от возраста пациентки, её желании сохранить (или не сохранять) детородную функцию и многих других факторов.
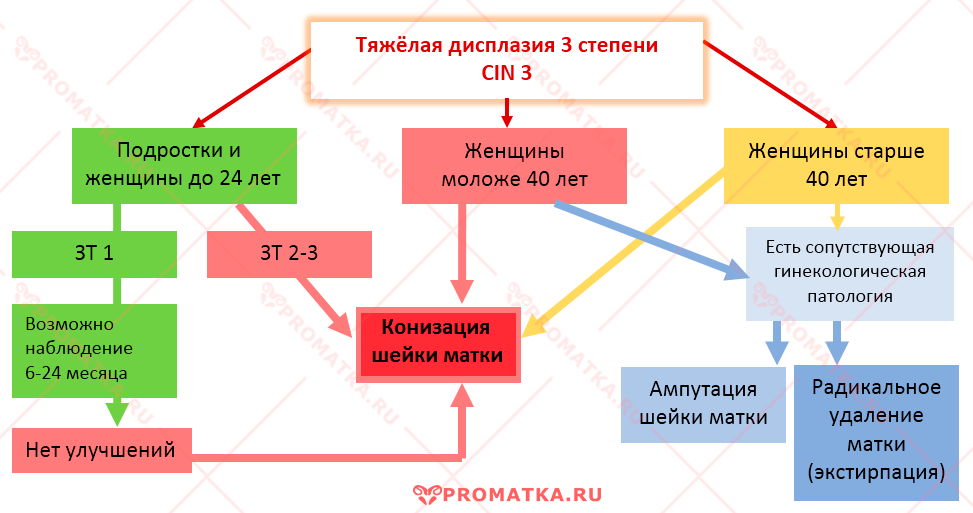
В конечном счёте выбор оптимального оперативного лечения каждого отдельного случая цервикальной дисплазии рассматривается индивидуально.
Вернуться к оглавлениюХирургические методы лечения CIN3
Гистологический диагноз CIN3 относят к ранней онкологической патологии — 0 стадии РШМ. Поэтому хирургической операции, увы, не избежать.
Основные принципы лечения CIN3:
- Оптимально-радикальное (полное) хирургическое удаление поражённого участка
- Максимально функционально щадящее хирургическое вмешательство – то есть объём операции предполагает сохранение женщине способность к деторождению
Варианты щадящего органосохраняющего хирургического лечения CIN3:
- Конизация
— электрохирургическая конусовидная эксцизия
— радиоволновая
— ножевая - Ножевая ампутация шейки матки
Метод радикального лечения CIN3:
- Простая гистерэктомия или экстирпация матки (операция 1 типа) – полное удаление тела и шейки матки с придатками или без
Экстирпация матки – метод выбора лечения тяжёлой дисплазии у женщин мено- и постменопаузального возраста.
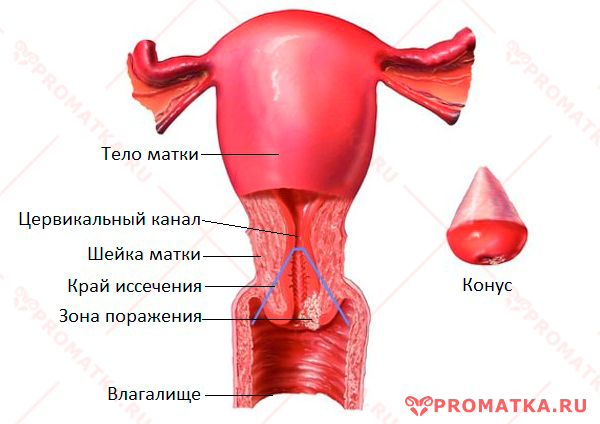
Конизация шейки матки
Конизация — минимальное хирургическое вмешательство в ходе которого удаляется конусовидный кусок шейки матки.
Конус ткани вырезают так, что он захватывает весь участок поражений в пределах здоровой ткани, всю зону трансформации и часть цервикального канала.
После отсечения конического участка шейки обязательно проводят выскабливание остатков шеечного канала. Извлечённые ткани (конус и цервикальный соскоб) отправляют на гистологическую экспертизу.
Рану-кратер, образовавшуюся после вырезания конуса, коагулируют (прижигают) специальным электродом (шариковым, точечным), обеспечивающим «консервативный гемостаз».
При ножевой конизации на рану накладывают гемостатические швы.
Очень подробно о подготовке к процедуре и послеоперационном периоде читайте в отдельной статье: Конизация шейки матки: как проходит операция, зачем и когда делают
Вернуться к оглавлениюАмпутация шейки матки — в каких случаях и как часто применяется?
В сравнении с конизацией, ампутация (от лат. amputare – усекать, отсекать, удалять) шейки матки – более травматичная и объёмная операция.
В случаях цервикальной дисплазии ампутацию применяют тогда, когда полноценную конизацию сделать невозможно. Например, из-за значительной деформации шейки матки или сочетанной с дисплазией шеечной патологии.
Операция проводится в стационаре, как правило, под общим наркозом.
Режущим инструментом обычно бывает хирургический скальпель. Но могут применяться электохирургические или ультразвуковые методики.
Виды щадящей (частичной) ампутации шейки матки:
- Клиновидная ампутация по Шредеру
- Ампутация по Штурмдорфу
Показания к этой операции:
- Изолированная элонгация шейки матки
- Атрофическая деформация ШМ в пожилом возрасте
- Травматическая деформация (разрывы после родов, послеоперационные травмы, эктропион, др.)
- Гиперплазия поражённых шеечных желёз в подслизистом слое ШМ
Суть оперативной техники
Намеченную к удалению часть шейки матки рассекают на две половины. Из полученных одной или обеих частей шейки вырезают клиновидный участок, включающий зону поражения в пределах здоровой ткани.
Оставшиеся лоскуты сшивают между собой отдельными швами так, что в результате слизистая цервикального канала смыкается с образованием нового наружного зева (отверстия).
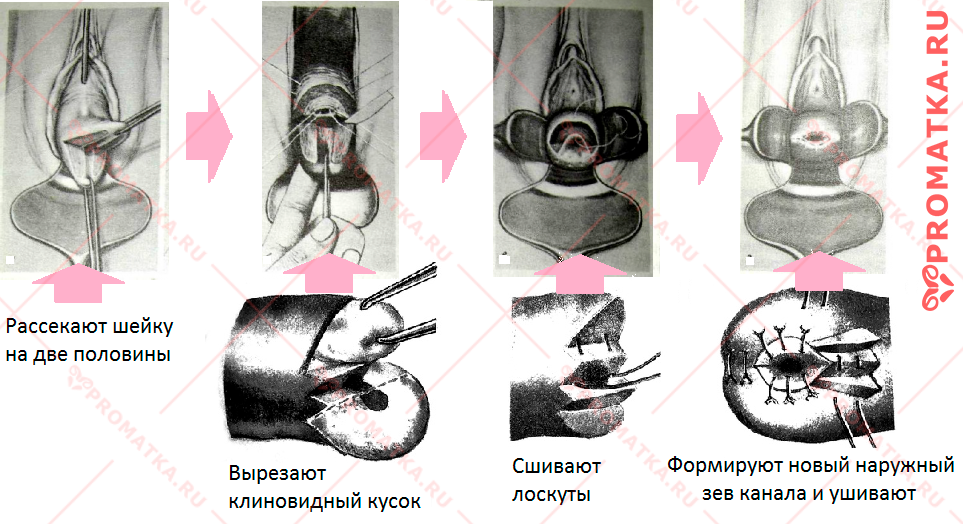
Технику такой ампутации впервые предложил немецкий врач акушер-гинеколог Карл Шредер ещё в ХІХ веке. С тех пор операция носит его имя.
Конусовидная ампутация шейки маткиПоказания к этой операции:
- Те же, что при клиновидной ампутации
- Обширное аномальное поражение влагалищной части ШМ
- Обширное аномальное поражение цервикальной слизистой внутри канала
- Неясная картина поражения с подозрением на инвазивный злокачественный процесс
В сравнении с клиновидной, конусовидная ампутация носит более радикальный характер.
Различают:
- Низкую конусовидную ампутацию ШМ – в этом случае удаляется «макушка» наружной части шейки матки
- Среднюю
- Высокую – предполагает ампутацию конусовидного фрагмента шейки матки по всей длине цервикального канала, вплоть до внутреннего зева тела матки
Высокую ножевую конусовидную ампутацию рассматривают хорошим вариантом органосохраняющего лечения преинвазивного (ТisN0M0) и микроинвазивного (Т1аN0M0) рака шейки матки у женщин детородного возраста.
Суть оперативной техники
Отступив 5-10 мм от границы области поражений, делают круговой разрез слизистой шейки. При этом слизистую несколько отделяют скальпелем от мышечной ткани.
Затем разрез на шейке углубляют в толщу по направлению цервикального канала. Вырезают и вынимают конусообразный сегмент.
В завершение «натягивают» отсепарированную ранее слизистую на раневую поверхность, оставляя свободным просвет цервикального канала и формируя «новую» шейку. Рану на шейке ушивают отдельными или модифицированными швами.
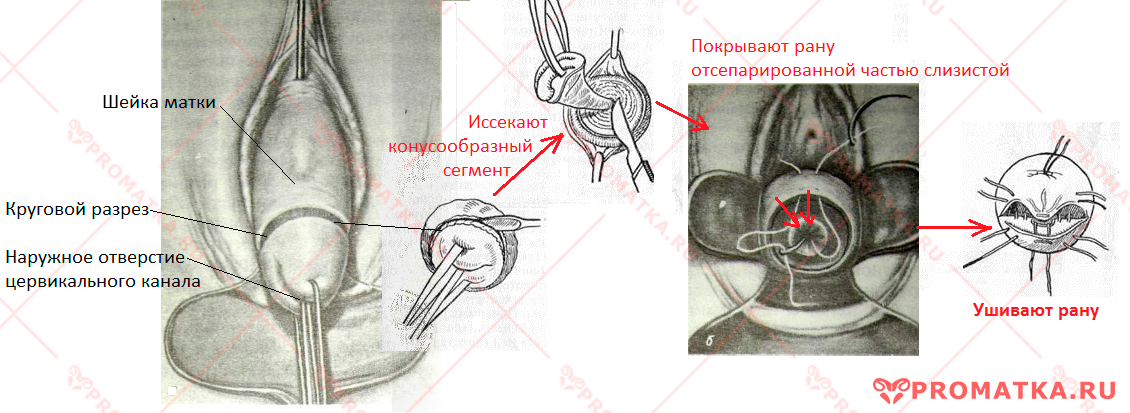
Технику конусовидной ампутации ШМ разработал американский гинеколог А. Штурмдорф в начале ХХ века. Изначально её проводили для лечения гипертрофии и хронического воспаления влагалищной части шейки матки.
В настоящее время обе вышеописанные операции в лечении тяжёлой дисплазии имеют второстепенное значение и применяются ограничено.
Высокая ампутация
Высокая ампутация шейки матки – полное удаление шейки до границ внутреннего зева матки с иссечением верхнего отдела влагалища.
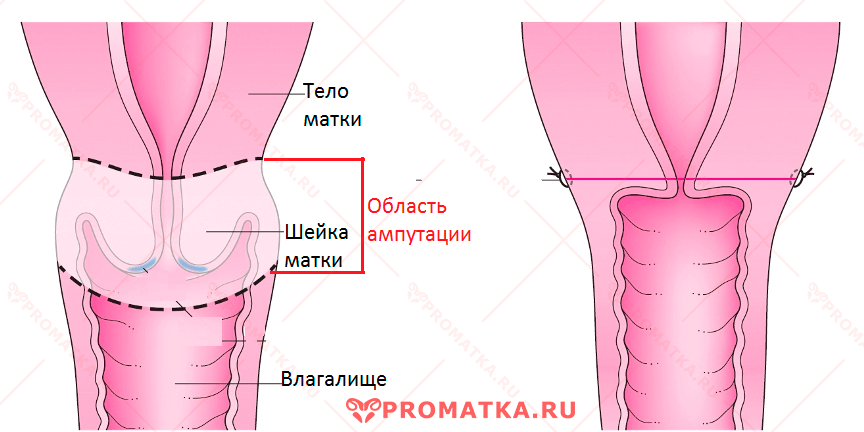
Показания к высокой ампутации ШМ при лечении CIN 3:
- Совмещённая патология шейки на фоне здорового тела матки
- Распространение дисплазии на своды влагалища
Высокая ампутация ШМ – серьёзная лечебно-реконструктивно-пластическая операция.
Проводится:
— в клиническом стационаре;
— под общим или эпидуральным наркозом;
— влагалищным или комбинированным с лапароскопией доступом.
Несмотря на максимальный объём удаления шейки, эта органосохраняющая хирургическая методика оставляет женщине возможность вести полноценную интимную жизнь, зачать, выносить и родить ребёнка.
Вернуться к оглавлениюМожно ли выздороветь без хирургического вмешательства?
Третья степень цервикальной дисплазии по своей сути означает 0 стадию рака шейки матки.
Единственно верное лечение любой онкопатологии – радикальное (до единой клетки) хирургическое удаление очагов поражения.
Гарантом выздоровления от тяжёлой дисплазии шейки матки является только адекватно проведенная хирургическая операция.
Разумеется, можно лечиться консервативно и надеяться на исцеление — чудеса случаются.
Вернуться к оглавлениюФотодинамическая терапия (ФДТ)
Альтернативным вариантом органосохраняющего лечения предрака шейки матки CIN, сопоставимым с результатом традиционной конизации, является метод ФДТ – фотодинамической терапии.
Механизм методики ФДТ:
- В организм вводят (внутривенно или в виде аппликации на место поражения) препарат-фотосенсибилизатор, который избирательно накапливается в атипичных и/или опухолевых клетках (из-за особенностей жизнедеятельности опухолевых тканей)
- Затем подготовленную ткань облучают лазером, что приводит к разрушению накопивших фотосенсибилизатор опухолевых клеток. При этом здоровые ткани практически не повреждаются
Эффективность лечения цервикальной патологии традиционной конизацией и ФДТ практически одинакова – полное выздоровление наступает примерно в 80-95% случаев.
Возможность рецидива болезни оба метода оставляют тоже в равной степени.
Но в сравнении с конизацией метод ФДТ имеет ряд важных преимуществ:
- Избирательно разрушает только атипичные и опухолевые ткани
- Доказанный высокий противовирусный эффект – лазерное облучение разрушает вирус папилломы человека, устраняя ключевую причину запуска опухолевой трансформации. В ходе ФДТ уничтожаются даже клетки с интегрированной формой ВПЧ, против которой противовирусные препараты не эффективны
- Бесконтактность и бескровность лечебного мероприятия
- Минимальное повреждение тканей – шейка после сеанса ФДТ заживает быстро, без рубцов и деформаций. А значит процедура никак не сказывается на течение последующей беременности и родов
- Быстрое восстановление работоспособности после лечебного сеанса
- ФДТ не требует госпитализации (проводится в амбулаторных условиях)
Недостатки ФДТ:
- Деструктивная техника (вариант «прижигания») — не оставляет послеоперационного материала для гистологического исследования. Поэтому ФДТ проводят только после биопсии и гистологического подтверждения диагноза
- Несовершенство фотосенсибилизирующих препаратов (идеального фотосенсибилизатора до сих пор не найдено)
Заключение
Хорошая переносимость и противовирусное действие позволяют рекомендовать фотодинамическую терапию:
- Как альтернативный, максимально щадящий метод лечения предрака и раннего рака шейки матки у юных и молодых нерожавших женщин
- Как альтернатива «прижиганию» (криодиструкции, диатермо- радиокоагуляции, лазерной вапоризации) при лечении цервикальной патологии, связанной с ВПЧ-инфекцией
- Для искоренения генитальных штаммов папиллома-вирусов наиболее высокого онкогенного риска у бессимптомных ВПЧ-позитивных пациенток
- Для профилактики возврата ВПЧ-ассоциированного предопухолевого и опухолевого процесса после проведённой электро-эксцизии, конизации или ампутации ШМ
Противопоказания к ФДТ:
- Подтверждённый гистологией инвазивный РШМ ІА2 стадии (Т1а2) и выше
- Острые и подострые воспалительные процессы гениталий
- Стеноз цервикального канала
- Заболевания печени (с повышением содержания АЛТ и АСТ в крови)
Медикаментозное лечение
Лекарственных средств для лечения дисплазии CIN 3 не существуетПротивовирусные и иммуномодулирующие препараты используют не с целью устранения дисплазии, а в надежде на снижение вирусной нагрузки.
Противовоспалительные и антибактериальные медикаментозные средства назначают для тщательной санации влагалища перед хирургическим лечением.
Для профилактики рецидива дисплазии до и после оперативного лечения применяют интерфероны (Генферон, др.), иммуностимуляторы с противовоспалительным эффектом (Галавит, др.).
При смешенной вирусной инфекции (ВПЧ + генитальный герпес ВПГ-2) проводят стандартную терапию ацикловиром (фамцикловиром, валацикловиром).
В плане послеоперационной профилактики важна коррекция местного иммунитета и экосистемы влагалища. Для этого применяют влагалищные фармацевтические формы с аскорбиновой и молочной кислотой, лакто- и бифидофлорой.
Могут ли помочь народные средства?
Роль вирусов в канцерогенезе при дисплазии и раке ШМ – лишь верхушка айсберга.
Большая часть проблемы заключена в изменении иммунного и гормонального статуса женщины.
Для безопасной коррекции таких изменений хорошо подходят природные адаптогены, давно известные в народной медицине.
Комплексы биоактивных веществ, выделенных из Левзеи, Китайского лимонника, Заманихи, Элеутерококка, Женьшеня, Аралии, Золотого корня (радиолы розовой), пантов марала и др. стимулируют специфический и неспецифический иммунитет, повышают устойчивость организма к различному виду инфекций, повышают выносливость организма к агрессивному влиянию внешней среды, выравнивают уровень гормонов.
Общеукрепляющий и оздоровительный эффект при длительном систематическом применения этих средств достоверно изучен и научно доказан.
Разумеется, народные рецепты не могут заменить хирургической операции. Но будет полезным после консультации с врачом включить их в комплекс лечебно-профилактических мероприятий.
Вернуться к оглавлениюДисплазия шейки матки третей степени и беременность
К сожалению не каждая женщина, планируя беременность, проходит достаточное обследование.
Что же делать, если предрак шейки матки обнаружен уже во время вынашивания ребёнка?
Важно знать, что большинство выраженных интраэпителиальных поражений (H-SIL, CIN 3) за период гестации прогрессируют крайне редко.
Поэтому, большинство беременных даже с выраженной дисплазией шейки матки CIN 3 до родоразрешения нуждаются только в наблюдении.
Страхи за неблагоприятный исход беременности при одном лишь подозрении на предрак ШМ по результатам цитологии (H-SIL) ничем не обоснованы.
- При гистологическом подтверждении у беременной тяжёлой дисплазии или преинвазивного рака in sity в целом допустима выжидательная тактика:
— динамическое наблюдение у онколога под контролем цитологии и кольпоскопии.
Через 6-8 недель после родов – повторное обследование и хирургическое лечение. - Если CIN 3:
— обнаружена в первом триместре
— и пациентка не заинтересована в сохранении текущей беременности,
— но хочет сохранить способность к деторождению в будущем —
производится медицинский аборт. Через 4-8 недель – конизация шейки матки.
Возможно ли забеременеть во время заболевания?
Да.
Чаще всего дисплазия сама по себе не препятствует естественному зачатию, вынашиванию и родам.
Лечение во время беременности
Все известные стандартные методы хирургии тяжёлой дисплазии представляют угрозу нормальному течению беременности и родам.
Поэтому в этот период любое лечение CIN откладывается до рождения ребёнка.
Беременная находится под регулярным кольпоскопическим и цитологическим контролем у гинеколога-онколога.
Через 6-8 недель после родов ей назначается повторное обследование с последующей конизацией (или другим хирургическим вмешательством).
В исключительных случаях (при подозрении на инвазивный рак, клинически значимая вирусная нагрузка ВПЧ › 3lg/105 клеток) во втором триместре может выполняться диагностическая или лечебно-диагностическая радиоволновая эксцизия шейки матки без выскабливания цервикального канала.
Вернуться к оглавлениюБеременность после лечения дисплазии шейки матки 3-й степени
Лечение тяжёлой дисплазии всегда подразумевает частичное или полное удаление шейки матки.
Очевидно, что такое вмешательство не лучшим образом влияет на исход последующей беременности и родов.
Основные осложнения хирургии цервикальной дисплазии:
- Истмикоцервикальная недостаточность шейки матки
- Угроза невынашиваемости, преждевременные роды
Частота развития подобных осложнений напрямую зависит от объёма удалённой ткани шейки матки.
Наиболее неблагоприятны в плане негативных влияний:
- Высокая ампутация ШМ
- Ножевая коническая ампутация/конизация
Индивидуальные меры профилактики преждевременных родов у беременных, перенёсших операции на шейке матки:
- Цервикальный серкляж в различных модификациях
- Гормональная коррекция препаратами прогестерона
- Ограничение/отказ от половой жизни во второй половине беременности
Бережная (до 15% объёма шейки) радиоволновая эксцизия или конизация исключает существенный риск для будущей беременности и родов.
Вернуться к оглавлению
Комментариев пока нет, но вы можете стать первым